肛门息肉是一种常见的肛肠疾病,以下是对其详细的介绍:
一、定义与分类
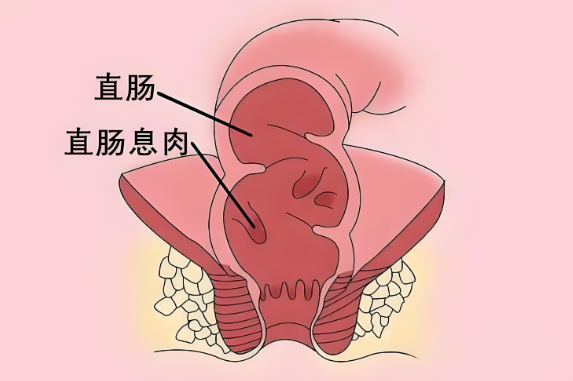
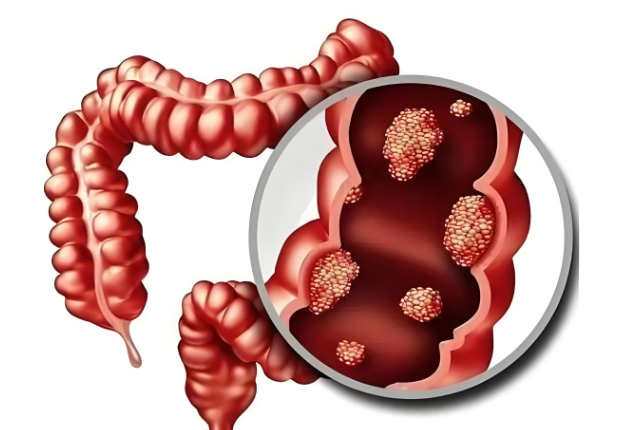
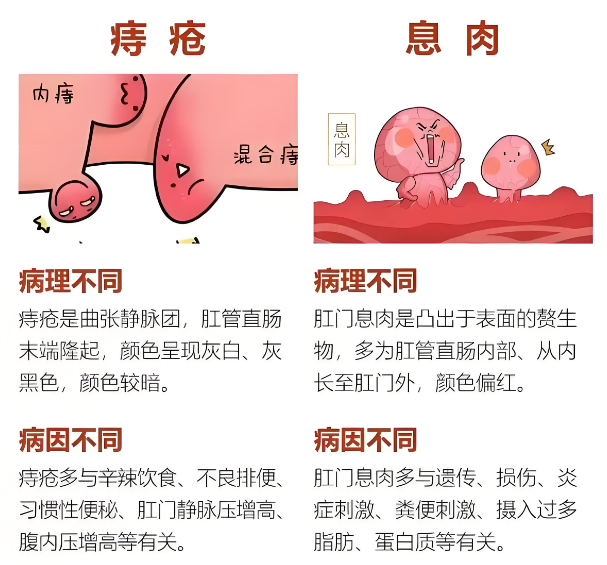
肛门息肉,虽然在医学上并没有一个严格的对应病名,但通常指的是发生在低位直肠黏膜表面的赘生物隆起,因其可由肛门脱出而得名,实际上属于直肠息肉的范畴。根据病理性质的不同,肛门息肉可以分为腺瘤性息肉、错构瘤性息肉、增生性息肉和炎性息肉四种类型。其中,腺瘤性息肉有恶变倾向,尤其是直径较大、绒毛成分多的息肉;炎性息肉常因肠道炎症刺激引发;增生性息肉多为良性,一般不会恶变,但具体情况需经病理检查确定。
二、发病原因
肛门息肉的形成受多种因素影响,主要包括以下几个方面:
遗传因素:某些遗传性息肉病综合征的患者,家族成员发病风险明显增高,表明遗传因素在肛门息肉的发病中起一定作用。
慢性炎症刺激:长期的慢性炎症刺激,如溃疡性结肠炎、克罗恩病等,会促使肠黏膜反复损伤修复,易引发息肉。
不良生活习惯:长期高脂低纤维饮食、久坐不动、肥胖等不良生活习惯,也会增加肛门息肉的发病几率。这些不良习惯会导致肠道蠕动减慢,粪便在肠道内停留时间过长,有害物质刺激肠黏膜,诱发息肉。
三、症状表现
肛门息肉的症状表现因息肉的大小、位置和性质而异。多数肛门息肉早期可能无明显症状,但随着息肉的增大,可能出现以下症状:
便血:便血是肛门息肉较为常见的症状,一般为无痛性便血,血液通常附着在粪便表面,量较少。
息肉脱出:部分患者会有息肉脱出肛门的情况,初期可自行回纳,随着病情发展,可能需用手推回甚至无法回纳。
肠道刺激症状:如腹痛、腹泻、里急后重等,这是因为息肉刺激肠道,影响了肠道正常功能。
四、诊断方法
肛门息肉的诊断主要依赖于以下检查方法:
肛门指诊:医生通过手指触摸,可初步判断息肉的位置、大小和质地。这是初步检查方法,对低位息肉的诊断具有重要意义。
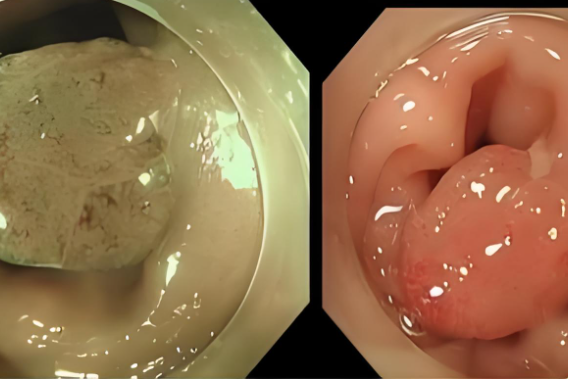
肛门镜检查:肛门镜能直接观察直肠和肛门内部情况,可清晰呈现息肉具体形态,如单发或多发、颜色、表面是否光滑等,帮助医生判断息肉性质。通过肛门镜,还能取部分组织做病理检查,确定息肉是良性还是恶性。
结肠镜检查:若怀疑息肉位置较高或存在其他肠道病变,需做结肠镜检查。结肠镜检查能全面观察肠道情况,同时可取组织进行病理活检,确定息肉性质。
五、治疗方法
肛门息肉的治疗方法主要取决于息肉的大小、位置和性质。对于较小、无症状且病理为良性的息肉,可定期随访观察。有症状或病理提示有恶变倾向的息肉则需治疗,主要治疗方法包括:
内镜下切除:是常用方法,如高频电凝切除、圈套器切除等,适用于大多数息肉。这种方法创伤小、恢复快,是首选的治疗方式。
手术切除:对于较大、内镜切除困难或已恶变的息肉,可能需手术切除部分肠段。术后还需根据病理结果进行后续治疗。
六、预防措施
预防肛门息肉可从以下几个方面着手:
饮食调整:增加膳食纤维摄入,多吃新鲜蔬菜、水果、全谷物等,促进肠道蠕动,减少粪便在肠道停留时间,降低有害物质对肠黏膜刺激。减少高脂、高蛋白、高糖及辛辣刺激性食物摄入,避免肠道负担过重及炎症发生。
养成良好排便习惯:每天定时排便,避免憋便,控制排便时间,防止久蹲,减少对肛门直肠的压力。
适度运动:每周坚持150分钟以上中等强度有氧运动,如快走、慢跑、游泳等,促进胃肠蠕动,改善肠道血液循环,维持肠道正常功能。
定期体检:尤其是有家族息肉病史或40岁以上人群,应定期进行结肠镜检查,以便早期发现和处理潜在息肉病变。
综上所述,肛门息肉是一种常见的肛肠疾病,其发病与遗传因素、慢性炎症刺激和不良生活习惯等多种因素有关。通过合理的预防措施和及时的诊断治疗,可以有效降低肛门息肉的发病率和恶变风险。